terça-feira, 21 de setembro de 2021
Ventilação Não Invasiva: Benefícios, Indicações e a Importância da Fisioterapia no Suporte Respiratório
quinta-feira, 16 de setembro de 2021
Avaliação Respiratória: Como Identificar Sinais e Sintomas Importantes
A avaliação dos sinais e sintomas respiratórios é essencial para determinar a conduta do fisioterapeuta respiratório, pois permite identificar alterações na mecânica ventilatória e possíveis comprometimentos na função pulmonar. Os principais parâmetros avaliados incluem:
Frequência respiratória: número de incursões respiratórias por minuto
Padrão respiratório: regularidade e simetria dos movimentos respiratórios
Uso da musculatura acessória: ativação de músculos do pescoço e do tórax para auxiliar na respiração
Presença de retrações: afundamento da pele entre as costelas ou na região do pescoço, indicando esforço respiratório
Alteração do ritmo respiratório: irregularidades na respiração, como pausas ou acelerações repentinas
Estado de consciência: nível de alerta do paciente, pois alterações podem indicar hipóxia (baixa oxigenação do sangue)
Frequência Respiratória Normal por Faixa Etária
A frequência respiratória varia conforme a idade do paciente. Os valores de referência são:
Adultos: 12 a 20 respirações por minuto (rpm)
Crianças menores de 2 meses: 35 a 60 rpm
Crianças de 2 a 11 meses: 30 a 50 rpm
Crianças de 12 a 59 meses: 20 a 45 rpm
Alterações na Frequência Respiratória
Quando a frequência respiratória foge dos valores normais, pode indicar diferentes condições clínicas:
Taquipneia: ocorre quando a frequência respiratória está acima do normal para a idade. Pode ser causada por febre, infecções respiratórias, insuficiência cardíaca ou ansiedade.
Bradipneia: caracteriza-se por uma frequência respiratória abaixo do normal, podendo estar associada a problemas neurológicos, uso de medicamentos sedativos, hipotermia ou fadiga muscular respiratória. Em casos mais graves, pode evoluir para apneia.
Apneia: interrupção completa da respiração por pelo menos 10 segundos. Pode ser central (quando o cérebro não envia sinais para respirar), obstrutiva (quando há bloqueio das vias aéreas, como na apneia do sono) ou mista (combinação das duas).
Relevância da Avaliação na Fisioterapia Respiratória
A fisioterapia respiratória desempenha um papel fundamental na reabilitação de pacientes com disfunções pulmonares, como doença pulmonar obstrutiva crônica (DPOC), asma, bronquiolite, pneumonia e síndrome do desconforto respiratório. O monitoramento contínuo da frequência e do padrão respiratório auxilia na escolha das técnicas fisioterapêuticas mais adequadas, como exercícios de reexpansão pulmonar, manobras de desobstrução brônquica e técnicas de controle ventilatório.
Além disso, a identificação precoce de alterações na respiração permite intervenções rápidas, prevenindo complicações e melhorando a qualidade de vida do paciente.
segunda-feira, 6 de setembro de 2021
Lombalgia e Lombociatalgia: Causas, Sintomas e Mecanismos da Dor Lombar
A lombalgia é caracterizada por uma dor de origem mecânica localizada na região inferior da coluna vertebral, especificamente entre a última costela e a prega glútea. Essa dor pode surgir devido a esforços físicos excessivos em estruturas saudáveis ou, em alguns casos, devido a esforços normais em estruturas já lesionadas.
Quando essa dor se irradia para um ou ambos os membros inferiores, passa a ser denominada lombociatalgia. Já a ciatalgia, ou ciática, ocorre quando a dor se origina na raiz da coxa e pode se estender unilateral ou bilateralmente, ultrapassando o joelho. A intensidade e a extensão da dor variam conforme a raiz nervosa comprometida.
Sintomas Associados às Lombalgias
Além da dor lombar, os pacientes podem apresentar uma série de sintomas que auxiliam no diagnóstico diferencial das dores na coluna, tais como:
Dor em regiões adjacentes, como nádegas, pernas e pés;
Dor na região torácica da coluna vertebral;
Alterações de sensibilidade, como formigamento ou dormência;
Redução da força muscular;
Limitação na amplitude de movimento da coluna;
Desconforto ao realizar movimentos ativos ou esforços como tossir e evacuar;
Alterações nos reflexos;
Claudicação (dificuldade ao caminhar devido à dor);
Disfunções vesicais, como perda de controle urinário;
Impacto emocional, incluindo ansiedade e depressão.
Causas e Mecanismos da Lombalgia Mecânica
As lombalgias de origem mecânica são as mais comuns e estão associadas a desequilíbrios musculares que levam a alterações no movimento da coluna. Nesses casos, é frequente a presença de hipertonia (aumento da tensão muscular) e espasmos musculares.
A dor geralmente se restringe à região lombar, podendo, em alguns casos, irradiar-se para as coxas. Pode surgir repentinamente ao acordar, muitas vezes acompanhada da sensação de que a coluna está desalinhada, ou pode ser desencadeada por movimentos bruscos, especialmente de flexão do tronco.
Fatores como má postura, sedentarismo, sobrecarga mecânica e processos degenerativos da coluna também contribuem para o desenvolvimento da lombalgia. O tratamento envolve abordagens como fisioterapia, fortalecimento muscular, mudanças posturais e, em alguns casos, uso de medicamentos para alívio da dor.
quinta-feira, 2 de setembro de 2021
Limitações e Alternativas da Percussão Torácica em Recém-Nascidos e Lactentes: Segurança e Eficácia na Fisioterapia Respiratória
A eficácia da percussão torácica depende da força aplicada na manobra e da rigidez do tórax. Em recém-nascidos e lactentes, sua efetividade é amplamente questionada devido às características anatômicas e fisiológicas dessa faixa etária, o que levanta preocupações sobre sua real indicação e segurança.
quarta-feira, 1 de setembro de 2021
"Reflexo de Estiramento: Mecanismos, Funções e Importância no Controle Neuromuscular
O reflexo de estiramento é um mecanismo neuromuscular essencial para a manutenção da postura, do equilíbrio e da coordenação dos movimentos. Esse reflexo é mediado pelos fusos musculares, que são receptores sensoriais localizados dentro do músculo e responsáveis por detectar variações no seu comprimento.
Mecanismos do Reflexo de Estiramento
Quando a região central de um fuso muscular é levemente esticada, tanto as terminações primárias quanto as secundárias aumentam a frequência de impulsos nervosos em proporção ao grau de estiramento. Esse aumento na atividade neural é denominado resposta estática, sendo fundamental para a regulação do tônus muscular.
Acredita-se que essa resposta estática seja mediada pelas fibras intrafusais, que se dividem em fibras em bolsa nuclear e fibras em cadeia nuclear. Essas fibras trabalham em conjunto para garantir que o músculo responda de maneira adequada às variações de comprimento.
Quando o músculo é submetido a um alongamento súbito e rápido, a fibra sensorial primária do tipo Ia exibe uma resposta intensa e transitória chamada resposta dinâmica. Esse fenômeno ocorre porque as fibras intrafusais do tipo bolsa nuclear são especialmente sensíveis a mudanças rápidas de comprimento, permitindo ajustes imediatos no controle motor.
As fibras sensoriais do tipo I entram na medula espinhal através das raízes dorsais e fazem sinapse diretamente com neurônios motores monossinápticos. Esses neurônios inervam as fibras extrafusais, que são responsáveis pela contração efetiva do músculo. Esse circuito neural forma a base do reflexo de estiramento, um dos reflexos mais rápidos do sistema nervoso.
Componentes do Reflexo de Estiramento
Esse reflexo possui duas fases distintas:
1. Fase dinâmica – ocorre durante o estiramento ativo do músculo, quando a taxa de disparo dos fusos musculares aumenta rapidamente. Esse componente é essencial para corrigir movimentos súbitos e manter a estabilidade articular.
2. Fase estática – ocorre após o músculo atingir um novo comprimento, mantendo uma atividade neural sustentada para garantir o tônus muscular adequado.
Funções e Importância do Reflexo de Estiramento
O reflexo de estiramento desempenha diversas funções essenciais para o controle motor, tais como:
Amortecimento de movimentos oscilatórios e bruscos: evita tremores e instabilidades durante a execução de movimentos finos.
Manutenção do tônus muscular: assegura que os músculos permaneçam em um estado de prontidão para responder a estímulos externos.
Ajuste postural automático: permite que o corpo corrija sua postura em resposta a perturbações súbitas, como oscilações no solo.
Facilitação da coordenação motora: garante que diferentes grupos musculares trabalhem de maneira sincronizada.
Além disso, o reflexo de estiramento está intimamente ligado ao controle voluntário do movimento. Os neurônios motores gama, por exemplo, ajustam a sensibilidade dos fusos musculares, modulando sua resposta de acordo com a necessidade da atividade motora. Esse mecanismo garante que os reflexos musculares se adaptem a diferentes demandas biomecânicas, como caminhar, correr ou carregar objetos pesados.
Implicações Clínicas
Alterações no reflexo de estiramento podem estar associadas a diversas condições neurológicas, como:
Hiporreflexia (redução do reflexo) – pode indicar lesões nos nervos periféricos ou na medula espinhal.
Hiperreflexia (aumento do reflexo) – ocorre frequentemente em distúrbios do sistema nervoso central, como lesões cerebrais e doenças neurodegenerativas (ex: esclerose múltipla).
Espasticidade – caracterizada por reflexos de estiramento exagerados, comum em pacientes com lesões medulares ou paralisia cerebral.
Por isso, a avaliação clínica do reflexo de estiramento é fundamental para o diagnóstico de diversas doenças neuromusculares.
domingo, 22 de agosto de 2021
A Maturação Pulmonar do Feto ao Recém-Nascido: Processos e Implicações Clínicas
A maturação pulmonar é um processo complexo e essencial para a adaptação do recém-nascido à vida extrauterina. Durante a gestação, os pulmões do feto passam por diferentes estágios de desenvolvimento, sendo a maturação do sistema respiratório um fator determinante para a viabilidade neonatal. Bebês prematuros, especialmente aqueles nascidos antes das 28 semanas, apresentam maior risco de complicações respiratórias devido à imaturidade pulmonar e à deficiência de surfactante, o que pode levar à Síndrome do Desconforto Respiratório (SDR).
quarta-feira, 11 de agosto de 2021
Quais complicações do sistema urinário e pulmonar em pacientes queimados
A desidratação transforma uma queimadura de espessura de parcial viável em uma queimadura de espessura total , aumentando a morbilidade e a mortalidade . devido ao aumento de permeabilidade vascular , o organismo perde aproximadamente 4,4ml de liquido por quilograma por hora , precisando , portanto de uma reposição volêmica muito agressiva , Mas na ausência de uma reposição volêmica agressiva, ocorre redução do débito cardíaco e do fluxo plasmático renal, e consequentemente a insuficiência renal. Pessoas que sofreram queimaduras faciais também acomete os traquitos respiratórios como pulmões e todo o sistema nasofaringe e traqueia isso acontece devido o envenenamento por monóxido de carbono que causa lesões na traqueia , obstrução nas vias aerias superiores , 70% dos pacientes com lesões por inalação apresentam queimaduras faciais , porem 30% dos pacientes com queimaduras faciais apresentam lesões significativa do trato respiratório
Postagem em destaque
Fisioterapeuta Ergonomista: A Chave para um Ambiente de Trabalho Saudável e Produtivo
No mundo moderno, onde as jornadas de trabalho são longas e muitas funções exigem esforço repetitivo ou posturas inadequadas, a ergonomia to...
-
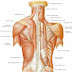
O TRAPÉZIO A parte superior das costas é formada por um grande músculo de forma triangular chamado trapézio. Ele se origina ao lon...
-
Metaplasia é uma alteração reversível na qual um tipo celular diferenciado (epitelial ou mesenquimal) é substituído por outro tipo celular. ...
-
As mitocôndrias são os fornecedores celulares de energia de sustentação da vida na forma de ATP, mas são também componentes críticos na lesã...